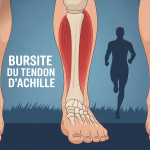
Les douleurs au tendon d’Achille touchent aussi bien les coureurs réguliers que les personnes qui passent leurs journées debout ou qui reprennent une activité physique après une longue pause. Si vous ressentez cette gêne caractéristique à l’arrière de la cheville, sachez que la plupart des cas se résolvent sans intervention chirurgicale. La clé réside dans une réaction rapide et appropriée. Découvrez comment identifier précisément votre douleur, la traiter efficacement et surtout éviter qu’elle ne devienne chronique.
Comprendre vos douleurs au tendon d’Achille
Identifier précisément la nature et l’origine de votre douleur au tendon d’Achille constitue la première étape vers une guérison complète. Une douleur récente ne se traite pas de la même manière qu’une gêne installée depuis plusieurs mois. De même, l’emplacement exact de votre inconfort oriente directement vers le type d’atteinte et donc vers les soins les plus adaptés.
Comment reconnaître une douleur au tendon d’Achille et ses premiers signes
La douleur au tendon d’Achille apparaît typiquement lors des premiers pas du matin ou au début d’une activité physique. Vous ressentez une raideur marquée à l’arrière de la cheville, parfois accompagnée d’une sensation de brûlure ou de tiraillements qui remontent vers le mollet. Cette gêne s’atténue généralement après quelques minutes d’échauffement, ce qui conduit souvent à minimiser le problème. Pourtant, cette phase d’amélioration ne signifie pas que le tendon va mieux : au contraire, poursuivre l’effort sans traitement aggrave progressivement la situation.
Les signes d’alerte incluent également une douleur qui persiste après l’effort, un épaississement visible du tendon ou une sensibilité importante au toucher. Certaines personnes remarquent des craquements ou crépitements lors des mouvements de la cheville. Plus vous tardez à réagir, plus la douleur s’installe et finit par apparaître même lors d’activités simples comme la marche.
Tendinite, tendinopathie, rupture partielle : faire la différence simplement
Le terme « tendinite d’Achille » reste très utilisé dans le langage courant, mais il ne reflète pas toujours la réalité médicale. Une tendinite implique une inflammation aiguë du tendon, tandis qu’une tendinopathie désigne une dégénérescence progressive des fibres tendineuses, souvent sans inflammation importante. Cette distinction est importante car les traitements diffèrent : l’inflammation aiguë peut justifier des anti-inflammatoires à court terme, alors que la tendinopathie chronique nécessite surtout du renforcement et de la patience.
Une rupture partielle se manifeste par une douleur brutale et intense, survenant généralement pendant un effort violent comme un sprint ou un saut. Vous pouvez ressentir un claquement audible, suivi d’une impossibilité de poursuivre l’activité. Dans ce cas, la consultation médicale devient urgente. L’examen clinique, complété si nécessaire par une échographie ou une IRM, permet de confirmer le diagnostic et d’écarter une rupture complète qui nécessiterait une prise en charge chirurgicale.
Localisation de la douleur au tendon d’Achille et ce que cela indique
La zone précise de votre douleur fournit des indices précieux sur le type d’atteinte. Une douleur située à mi-hauteur entre le talon et le mollet évoque généralement une tendinopathie corporelle, liée à une sollicitation excessive répétée. Cette forme touche particulièrement les sportifs qui augmentent trop rapidement leur volume d’entraînement.
À l’inverse, une douleur localisée à l’insertion du tendon sur le calcanéum, juste au-dessus du talon, oriente vers une tendinopathie d’insertion. Ce type d’atteinte concerne souvent les personnes qui restent longtemps debout ou qui portent des chaussures mal adaptées. Elle peut s’accompagner d’une épine calcanéenne visible à la radiographie, bien que celle-ci ne soit pas toujours responsable des symptômes.
| Localisation de la douleur | Type d’atteinte probable | Profil typique |
|---|---|---|
| Mi-hauteur du tendon | Tendinopathie corporelle | Sportifs, surentraînement |
| Insertion sur le talon | Tendinopathie d’insertion | Station debout prolongée, chaussures inadaptées |
| Diffuse avec gonflement | Inflammation aiguë | Changement brutal d’activité |
Les principales causes des douleurs au tendon d’Achille et facteurs de risque
Comprendre pourquoi votre tendon d’Achille souffre vous permet d’agir directement sur les causes plutôt que de simplement masquer les symptômes. Les douleurs tendineuses résultent toujours d’un déséquilibre : le tendon reçoit plus de contraintes qu’il ne peut en supporter, soit parce que les sollicitations augmentent trop vite, soit parce que sa capacité de résistance diminue.
Pourquoi la pratique sportive peut déclencher des douleurs au tendon d’Achille
Les activités impliquant de nombreuses impulsions comme la course à pied, le tennis, le basketball ou la danse sollicitent intensément le tendon d’Achille. Chaque foulée génère une charge équivalente à plusieurs fois votre poids corporel sur ce tendon. Le problème survient rarement à cause de l’activité elle-même, mais plutôt lors d’une progression trop rapide du volume ou de l’intensité d’entraînement.
Un coureur qui passe de 20 à 40 kilomètres par semaine en seulement deux semaines court un risque important. De même, un changement de surface d’entraînement, du bitume au trail par exemple, modifie les contraintes biomécaniques. Les chaussures usées ou inadaptées amplifient ces déséquilibres. L’absence d’échauffement progressif et surtout le manque de récupération entre les séances empêchent le tendon de se régénérer correctement.
Quelles habitudes de vie aggravent silencieusement le tendon d’Achille au quotidien
Vous n’avez pas besoin d’être sportif pour développer une tendinopathie d’Achille. Rester debout plusieurs heures par jour, notamment dans certaines professions comme la vente, la restauration ou le BTP, impose une charge continue sur le tendon. Le port régulier de talons hauts modifie la longueur fonctionnelle du tendon : lorsque vous repassez ensuite à des chaussures plates, le tendon doit s’étirer davantage, ce qui peut créer des microtraumatismes.
Le surpoids accentue mécaniquement les contraintes sur l’ensemble des tendons des membres inférieurs. Paradoxalement, une trop faible activité physique affaiblit également le tendon qui perd progressivement sa capacité d’adaptation. Les efforts occasionnels mais intenses, comme un déménagement ou une journée de randonnée chez une personne habituellement sédentaire, créent un choc que le tendon non préparé ne peut encaisser.
Médicaments, morphologie, âge : des facteurs à connaître pour mieux se protéger
Après 40 ans, les tendons perdent naturellement une partie de leur élasticité et de leur capacité de régénération. Les fibres de collagène se renouvellent moins rapidement, rendant le tendon plus vulnérable aux microtraumatismes répétés. Ce vieillissement physiologique explique pourquoi les tendinopathies deviennent plus fréquentes avec l’âge, même chez des sportifs expérimentés.
Certains antibiotiques de la famille des fluoroquinolones (ciprofloxacine, lévofloxacine) augmentent significativement le risque de tendinopathie et même de rupture du tendon d’Achille. Ce risque persiste plusieurs semaines après l’arrêt du traitement. Les infiltrations répétées de corticoïdes près du tendon fragilisent également ses fibres. Si vous devez prendre ces médicaments, prévenez votre médecin si vous ressentez une douleur tendineuse.
Sur le plan morphologique, un pied creux ou plat, une jambe plus courte que l’autre, ou une raideur excessive des mollets concentrent les contraintes sur le tendon d’Achille. Ces particularités anatomiques ne condamnent pas à souffrir, mais justifient une attention particulière dans le choix des chaussures et l’importance du renforcement musculaire préventif.
Soulager une douleur au tendon d’Achille : traitements et gestes efficaces

Face à une douleur installée, votre priorité consiste à créer les conditions optimales pour que le tendon cicatrise. Cela implique de calmer les symptômes douloureux tout en permettant au tendon de se reconstruire progressivement. Les premiers gestes que vous adoptez déterminent souvent la durée de récupération.
Que faire immédiatement en cas de douleurs au tendon d’Achille persistantes
Dès que la douleur devient régulière, réduisez les activités qui la déclenchent sans pour autant rester complètement inactif. Un repos strict et prolongé affaiblit le tendon, alors qu’une activité adaptée favorise sa régénération. Privilégiez temporairement des activités à faible impact comme le vélo, la natation ou la marche modérée si elle ne déclenche pas de douleur.
L’application de glace procure un soulagement immédiat. Placez une poche de glace enveloppée dans un linge fin sur la zone douloureuse pendant 15 minutes, trois à quatre fois par jour, particulièrement après une activité. Cette cryothérapie réduit l’inflammation locale et calme la douleur. Évitez toutefois de placer la glace directement sur la peau pour prévenir les brûlures.
Une astuce simple consiste à surélever légèrement le talon avec une petite talonnette de quelques millimètres. Cette élévation diminue la tension sur le tendon d’Achille et soulage souvent rapidement. En revanche, évitez les étirements vigoureux du mollet dans cette phase aiguë : ils peuvent aggraver l’irritation du tendon. Des étirements doux et progressifs viendront plus tard dans le processus de guérison.
Traitements médicaux et kiné pour une tendinopathie du tendon d’Achille
Lors d’une consultation médicale, votre médecin peut prescrire des anti-inflammatoires non stéroïdiens sur une courte période, généralement 5 à 7 jours maximum. Ces médicaments soulagent la douleur mais ne constituent pas un traitement de fond. L’orientation vers un kinésithérapeute représente souvent l’étape décisive dans la guérison.
La rééducation s’appuie principalement sur des exercices excentriques du mollet, dont l’efficacité est scientifiquement démontrée. Le principe consiste à contracter le muscle pendant qu’il s’allonge, ce qui stimule la régénération des fibres tendineuses. L’exercice classique : montez sur la pointe des pieds sur une marche, puis descendez lentement le talon sous le niveau de la marche. Cette descente contrôlée constitue la phase excentrique thérapeutique.
D’autres techniques complètent souvent ce travail excentrique : les ondes de choc radiales qui stimulent la circulation locale, les massages transversaux profonds, la thérapie manuelle pour améliorer la mobilité de la cheville, ou encore le renforcement global des muscles de la jambe. Le kinésithérapeute adapte le protocole à votre situation spécifique et à l’évolution de vos symptômes.
Orthèses, semelles et chaussures : quand adapter vos appuis devient indispensable
Des semelles orthopédiques personnalisées corrigent les troubles statiques du pied qui surchargent le tendon d’Achille. Un podologue réalise un bilan complet de votre posture et de vos appuis pour concevoir des orthèses adaptées. Ces semelles se révèlent particulièrement utiles en cas de pied plat ou creux prononcé, ou lorsqu’une différence de longueur entre les jambes accentue les contraintes asymétriques.
Le choix de vos chaussures quotidiennes et sportives influence directement la santé de votre tendon. Pour la course à pied, privilégiez des modèles avec un drop (différence de hauteur entre talon et avant-pied) d’au moins 8 millimètres et un bon amorti au talon. Évitez les chaussures minimalistes tant que le tendon reste fragile. Remplacez vos chaussures de sport tous les 600 à 800 kilomètres environ, car l’amorti se dégrade même si l’aspect extérieur reste correct.
Au quotidien, alternez les hauteurs de talons plutôt que de porter constamment le même type de chaussures. Cette variation sollicite le tendon à différentes longueurs et prévient son adaptation à une seule position, source de rigidité. Si votre travail impose de rester longtemps debout, investissez dans des chaussures professionnelles de qualité avec un bon maintien et un amorti suffisant.
Prévenir le retour des douleurs au tendon d’Achille et reprendre le sport sereinement

La disparition de la douleur ne signifie pas que votre tendon a retrouvé toute sa robustesse. Cette phase de consolidation détermine si vous allez récupérer durablement ou rejoindre le cercle vicieux des rechutes à répétition. Une reprise progressive et un renforcement régulier constituent vos meilleurs alliés.
Comment reprendre la course ou le sport sans réveiller le tendon d’Achille
La règle d’or : n’augmentez qu’une seule variable à la fois. Si vous reprenez la course, augmentez soit la durée de vos sorties, soit leur fréquence hebdomadaire, soit l’intensité, mais jamais deux simultanément. Une progression de 10% maximum par semaine représente un bon repère. Concrètement, si vous courez 20 minutes trois fois par semaine, ajoutez seulement 2 minutes par sortie la semaine suivante.
Surveillez attentivement votre douleur dans les 24 heures suivant chaque séance. Une légère gêne immédiate qui disparaît rapidement reste acceptable. En revanche, une douleur qui s’intensifie le lendemain ou persiste 48 heures signale une surcharge. Dans ce cas, réduisez votre programme de 20 à 30% pendant une semaine plutôt que de persister. Cette patience initiale évite des semaines d’arrêt forcé ultérieurement.
Variez les surfaces d’entraînement : la terre battue, le sable compact ou l’herbe absorbent mieux les chocs que le bitume. Intégrez des activités complémentaires à faible impact comme le vélo ou la natation pour maintenir votre condition cardiovasculaire sans solliciter excessivement le tendon. Cette diversification réduit les contraintes répétitives tout en préservant votre forme physique.
Exercices de renforcement et étirements doux pour protéger le tendon d’Achille
Le renforcement excentrique du mollet, utilisé pendant la rééducation, doit devenir une routine préventive. Réalisez l’exercice de la marche descendante (décrit précédemment) deux à trois fois par semaine, même quand vous n’avez plus mal. Commencez par 3 séries de 10 répétitions sur chaque jambe, puis augmentez progressivement jusqu’à 3 séries de 15 répétitions. Vous pouvez ajouter un petit sac à dos lesté pour intensifier l’exercice.
Complétez avec du renforcement concentrique : montées sur pointe des pieds au sol, d’abord sur deux jambes puis sur une seule. Travaillez également les muscles profonds de la cheville et les stabilisateurs du pied avec des exercices d’équilibre sur une jambe, yeux ouverts puis fermés. Un tendon d’Achille se renforce efficacement quand l’ensemble de la chaîne musculaire est solide.
Les étirements doivent rester doux et progressifs. Placez-vous face à un mur, jambe arrière tendue, talon au sol, et avancez doucement le bassin jusqu’à ressentir une légère tension dans le mollet. Maintenez 30 secondes sans à-coups, répétez 3 fois. N’étirez jamais un tendon encore douloureux, et évitez absolument les étirements balistiques (avec rebonds) qui peuvent créer des micro-déchirures.
Quand une douleur au tendon d’Achille doit vraiment vous inquiéter et alerter
Certains signes imposent une consultation médicale rapide, voire urgente. Une douleur brutale et violente pendant l’effort, accompagnée d’une sensation de coup reçu à l’arrière de la jambe ou d’un claquement audible, évoque une rupture partielle ou complète. L’impossibilité de se mettre sur la pointe du pied ou une déformation visible du mollet confirment la gravité. Dans cette situation, dirigez-vous immédiatement vers les urgences.
Une douleur qui persiste malgré 6 à 8 semaines d’adaptation de vos activités et de soins bien conduits mérite également un avis spécialisé auprès d’un médecin du sport ou d’un rhumatologue. Il en va de même si la douleur s’accompagne de symptômes inhabituels : fièvre, gonflement important et chaud de la cheville, rougeur de la peau. Ces signes peuvent indiquer une infection ou une inflammation d’une autre nature nécessitant des examens complémentaires.
Consultez aussi rapidement si vous devez prendre des antibiotiques fluoroquinolones et que vous ressentez une gêne au tendon, même minime. Le médecin pourra évaluer le rapport bénéfice-risque et éventuellement proposer une alternative thérapeutique. En matière de tendon d’Achille, le principe reste simple : dans le doute, une consultation précoce permet d’éviter des complications qui auraient pu être prévenues par une intervention rapide.
Les douleurs au tendon d’Achille répondent généralement bien à une prise en charge précoce et progressive. L’essentiel consiste à identifier rapidement les facteurs déclenchants, adapter vos activités sans tomber dans l’inactivité complète, et surtout construire une routine de renforcement qui deviendra votre assurance contre les rechutes. Votre tendon possède une remarquable capacité de régénération, à condition de lui offrir le temps et les conditions nécessaires pour se reconstruire solidement.
- Chicorée danger : ce qu’il faut vraiment savoir avant d’en consommer - 7 février 2026
- Medecin federal ksw : rôle, missions et parcours pour le devenir - 6 février 2026
- Quelle quantité de graines par jour pour maigrir sans risque - 5 février 2026